フッ化物をによる虫歯予防手法
フッ化物を使った虫歯予防の手法は
・フッ素入り歯磨剤
・フッ化物スプレー
・フッ化物錠剤、フッ化物液剤
・フッ化物洗口
・フッ化物歯面塗布
・水道水フッ化物濃度調整
があります。
フッ化物を使用した家庭での虫歯予防は
・フッ素入り歯磨剤
・フッ化物スプレー
・フッ化物錠剤、フッ化物液剤
・フッ化物洗口
が、
学校でのフッ化物を使用した虫歯予防は
・フッ化物洗口
が、
歯科医院でのフッ化物を使用した虫歯予防は
・フッ化物洗口
・フッ化物歯面塗布
が、
地域単位でのフッ化物を使用した虫歯予防は
・水道水フッ化物濃度調整
があります。
フッ素入り歯磨剤
フッ素入り歯磨剤は国内シェアの89%を占めています。
フッ化物濃度はおおむね900~1000ppm(歯磨剤1000gあたり900~1000mg)です。
歯磨き後に口を漱ぎ、口の中に残るフッ化物の量は成人で0.045~0.12mg、5歳以下の子供で0.032~0.14mgと推計されています。
アメリカの歯科医師会や小児歯科学会のデータによると、日本のような水道水のフッ化物濃度を高めに調整していない場所での推奨される1日のフッ化物摂取量は、3歳未満で0.25mg、3~6歳で0.5mg、6~16歳で1mgとなっているので、1日3回歯磨きしても推奨摂取量に届かないため問題ありません。
フッ化物洗口
フッ化物洗口には週5回法と週1回法があり、週5回法では250ppmのフッ化物溶液を1回5mlで毎日、週1回法では900ppmのフッ化物溶液を1回10mlで週1回洗口を行います。
この2つの方法の予防効果の差はありません。
濃度の差から幼稚園などでは週5回法、小中学校では週1回法が通常行われます。
フッ化物洗口の虫歯予防効果は、日本では31~79%の虫歯予防効果が得られたと報告されています。
フッ化物洗口による口の中のフッ素残留量は4歳児で0.19mg、5歳児で0.17mgだったという報告があります。
中には0.5mgを越える児童が含まれていますが、追跡調査では0.5mg以下に低下したそうです。
上述のフッ素入り歯磨剤と併用した場合、1日3回の歯磨きとフッ化物洗口で平均的には4、5歳児で0.5mgのフッ化物摂取となり、1日のフッ素推奨摂取量となります。
もし、歯磨き、フッ化物洗口ともに高い濃度で口の中にフッ素が残留しても歯のフッ素症にはならないと推測されます。
安全性に対しては、1994年WHOは6歳未満の子供に対するフッ化物洗口は推奨しないとしています。これは諸外国では水道水のフッ化物濃度調整が行われているため、1日に摂取するフッ化物濃度が基準を上回る可能性があるためです。
しかし、日本では水道水のフッ化物濃度調整が行われていないため、WHOのガイドラインは日本には適用外でしょう。
フッ化物歯面塗布
フッ化物の歯面塗布は歯科医師、歯科衛生士によってされる方法です。
フッ化物の濃度は9000ppmでフッ素入り歯磨剤やフッ化物洗口に対して高濃度です。
回数としては、
2週間の間に3~4回塗布、これを年1~2回行う方法と、
1回塗布を年1~2回行う方法があります。
効果的な塗布の間隔は3~4ヶ月ごととされています。
水道水のフッ化物濃度調整
水道水のフッ化物濃度を調整し、フッ化物濃度を虫歯予防に効果的な濃度にする方法です。
通常の水道水に含まれるフッ化物濃度は0~0.8ppmですが、これを虫歯予防に効果的な0.7~1.2ppmに調整します。
費用的にも安く、1人あたり年間45円ほどだそうです。
最近はフッ化物濃度をコンピューター管理し、高い精度で濃度管理を行っています。
水道水のフッ化物濃度調整はコミュニティーのすべての人に平等に虫歯予防ができる利点があります。
水道水のフッ化物濃度調整は香港、シンガポールで100%、カナダで43%、アメリカ69%、オーストラリア・ニュージーランド61%で行われています。
オーストラリアのデータでは、水道水単独で歯のフッ素症にはならない(他のフッ化物の使用を適切にした場合)、骨折が少ない、がんとは関連がないと報告されています。
日本でも過去に水道水のフッ化物濃度調整が行われた地域がありましたが、期限付きの研究だった、水源が変更となったなどで終了しています。
続きます。
歯のフッ素症
フッ素症についてです。
歯のフッ素症はエナメル質が作られている時期にフッ化物を大量かつ継続的に摂取したときに生じるエナメル質の形成不全症です。
大量かつ継続的に摂取するためのフッ化物の供給源は主に飲料水です。
しかし、近年ではフッ化物を水道水に添加している地域でフッ化物錠剤を誤用したり、大量にフッ化物が配合された歯磨剤を使用することで、結果的にフッ化物の大量摂取となったケースで報告されています。
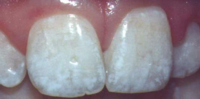
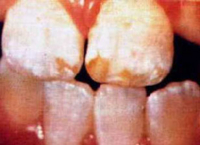
飲料水のフッ化物濃度とフッ素症の関係は、フッ化物濃度が1.5ppm(飲料水1リットルあたり1.5mgのフッ素)から歯のフッ素症が出現し始め、濃度が高くなるほど症状は重度になってきます。このフッ化物濃度が0~1.4ppmの場合は公衆衛生上特に問題ないとされています。ただし、フッ化物濃度が1.5ppmに近い地域で上記のようにフッ化物錠剤を誤用したり、大量にフッ化物が配合された歯磨剤を使用すると歯のフッ素症になる可能性が高くなります。
この歯のフッ素症についてはフッ素症の人ほど虫歯になりにくいことが確認されています。
しかし見た目に悪いため、フッ素症にならない程度のフッ素濃度で虫歯の発生を抑制することが望まれます。
続きます。
日常生活とフッ素
フッ素(F)は原子番号で9番目、自然界にも多く存在する元素です。
フッ素は自然界ではフッ素という結晶で存在しているのではなく、他の物資と結合してフッ化物という分子で存在しています。
このフッ化物は土、水、食品中に必ず含まれています。
1000gあたり、
土には平均280ppm
海水には1.3ppm
食塩には25.9ppm
鰯には8~19.2ppm
海藻には2.3~14.3ppm
お茶には0.1~0.7ppm
紅茶には0.5~1.0ppm
えびには49ppm
(ppmは重さ1000g中に1mg含まれる程度の濃度、土の場合1000g中に280mg含まれている)
などなど・・・
土自体に含まれるため、栽培している果物、野菜、穀類には必ずフッ化物は含まれています。
また海水中にもフッ化物は含まれているため、魚介類には必ずフッ化物が含まれています。
食事をすれば微量のフッ化物を摂取していることになります。
続きます。
永久歯先天欠如
今朝の宮崎日日新聞の記事から、
永久歯欠損 10人に1人
小児歯科学会が調査
かみ合わせに悪影響 専門医不足
28本の永久歯のうち、1~数本が何らかの原因により作られず、欠損している「先天欠如」の子供が10人に1人いることが、日本小児歯科学会の初の全国調査で5日、分かった。
全部が生えそろわないと、かみ合わせの異常など、さまざまな悪影響が出る可能性がある。担当した山崎要一鹿児島大教授(小児歯科学)は「かなり多い数だ。治療の多くは自費診療が必要な上、治療ができる専門の歯科医師の数も少なく、大きな問題だと考えている」と話している。
2007~08年に、先天欠如以外の理由で歯科を受診した本県など12都道府県の7歳以上の子供1万5544人を調査。先天欠如は1568人(10.1%)で見つかった。
男子では9.1%、女子では11.0%だった。
上顎だけに欠損がある子は2.5%、下顎だけは5.7%、両方は1.9%。下顎で中央から左右に向かって5本目にある第2小臼歯がないケースが最多で、2本目の側切歯がない子どもも多かった。
7歳の段階でエックス線写真でも永久歯の芽(歯胚)が確認されないと、約99%の確立で欠如するとされる。乳歯は普通に生えていることが多い。
永久歯の先天欠如は原因不明のため、予防はできない。かみ合わせを正常にするため、歯並びを整えたり、インプラント(人工歯根)治療をしたりするなど、かなり専門的な治療が必要になるという。
山崎教授は「全国に歯科の病院は6万ほどあるが、きちんと対応できるのは数千程度。学会のホームページで紹介する専門医か矯正歯科医に相談してほしい」と話している。
とあります。
下の歯は上の記事にあるように、前から2番目と5番目の歯がない人がいます。
上の歯の先天欠如は下の歯の先天欠如より少ないですが、下の歯の場合と同じように前から2番目と5番目の歯がない人がいます。
上の前から2番目5番目の歯は、正常な大きさにくらべ小さい人が多く、特に2番目の歯が細くとがった歯になっている人はかなりの数にのぼります。
前から5番目の歯の場合、永久歯が先天欠如していると乳歯の歯根が吸収されないため、乳歯が長く残っていることが多いです。
そのため、大人になっても永久歯が先天的に欠如していることを知らない人がいます。
5番目の歯の場合、虫歯などによって抜歯する以外は長く残っているため、脱落したあと隙間をどうするかの対応が必要となります。
奥歯なので、ブリッジにするか、インプラントを打つかの対応となることが多いと思います。
前から2番目に歯の場合、生え変わりの時期に脱落することが多く、なかなか次の歯が生えてこないということで気づかれることが多いです。
前から2番目の欠如はかみ合わせがおかしくなることが多く、少ない歯の数でかみ合わせをまとめるにはかなり専門的な知識や技量が要求されます。
正常な歯の数と配列は親知らずを含めずに考えると右上の奥から、
第2大臼歯、第1大臼歯、第2小臼歯、第1小臼歯、犬歯(糸切り歯)、側切歯、中切歯、中切歯、側切歯、犬歯(糸切り歯)、第1小臼歯、第2小臼歯、第1大臼歯、第2大臼歯の順になっていて、
上あごの歯が14本、下あごのには14本の歯があります。
親知らずが4本すべてある人では全部で32本の歯があるでしょう。
一度ご自身やご家族の歯がすべてそろっているか確かめてみてください。
歯の数が少ない場合は先天欠如か埋伏歯の可能性があります。
また、第1小臼歯と第2小臼歯は本来は歯の形が似ています。
もし前から4番目と5番目の歯の形が大きく異なっている場合、第2小臼歯が欠如していて第2乳臼歯が残っている可能性があります。
そのような場合は是非矯正治療に力を入れている医療機関にご相談ください。
エックス線 3
エックス線の3回目です。
エックス線が放射線の一種であることを以前書きました。
放射線はその強度や被曝した時間、回数によって人体に悪影響を及ぼすことがあります。
エックス線も同様に、強いエックス線を何度も浴びれば体に不調が出てくるでしょう。
エックス線被曝による病気としては、
強いエックス線を浴びることで
悪心、嘔吐・下痢、発熱、血小板減少、出血、白血球減少などの急性障害が出たり
エックス線を繰り返し浴びることで
再生不良性貧血、白血病、肺癌、皮膚炎、皮膚がん、白内障、免疫障害、不妊症などの晩発性障害になったりすることがあります。
こういった内容を書くと、エックス線検査はこわいとか、今日10枚もエックス線写真を撮られたけど病気になるんじゃないかとか思われるかもしれません。
しかし、エックス線検査程度の被曝量で病気になる確率はほとんど0に近い(0であるとはいいません)と考えられます。
エックス線の大きさを表す単位にGy(グレイ)とSv(シーベルト)があります。
グレイは放射線のエネルギーがどれだけ物質に吸収されたかを表します。
人に置き換えると、放射線をあてて、どのぐらい人体や臓器が吸収したかと考えてください。
一方シーベルトは、被曝の生体に対する影響を議論するために使用される単位です。
グレイとシーベルトの関係は
Gy = 放射線荷重係数(放射線の種類による生体への影響を表す定数)× Sv
となっています。
この放射線荷重係数はエックス線では1、α線では20となっています。
つまり、同じ大きさのα線とエックス線ではα線のほうが20倍生体に対する影響が強くなります。
では歯のレントゲンではどうなっているのでしょう。
歯のレントゲン写真で約2mGyのエックス線が頬の皮膚に浴びせられます。
皮膚の場合、障害が出始める放射線量は2000mGyから5000mGyです。
つまり、一度に1000枚以上のレントゲン写真を撮れば皮膚症状が出始めるかもしれません。
おそらくほとんどの人にとっては、生涯のエックス線写真による放射線量は皮膚に障害が出始める放射線量以下になっているでしょう。
最近のレントゲン写真はデジタル化がすすみ、撮影時の放射線量もどんどん減少しています。
エックス線検査による人体への影響は考えなくても良いと思われます。
エックス線 2
エックス線2回目です。
エックス線には物質を透過する能力があります。
しかし、エックス線にも透過しやすい物質と透過しにくい物質があり、その違いによって物質の内部の構造を知ることができるのです。
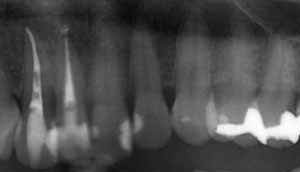
たとえば、歯のエックス線写真の場合、
金属はエックス線を通しにくく、
次に、プラスチック製のつめものや神経を取り除いたあとのつめものもエックス線を通しにくく作られています。
歯は、エナメル質の部分が一番エックス線を通しにくく、神経の入っている部分はエックス線が通りやすくなっています。
歯を支える歯根膜はエックス線を通しやすくなっています。
エックス線を通しやすい部分は黒くなり、エックス線を通しにくい部分は白くなります。
そうして、上のようなエックス線写真が出来上がります。
正常な状態にくらべ、エックス線を通しやすい部分に白いものがあったり、エックス線を通しにくい部分が黒く抜けていたりすると、異常があることがわかります。
このように物質を通過しやすいエックス線ですが、必要でない部分に影響しないようにする必要があります。
エックス線を通さないようにしようとすると、コンクリートなら約50cm、鉛なら10cmの厚みが必要になります。
エックス線を撮影する部屋は外にエックス線が漏れ出さないようにガラスに鉛を混ぜたりして工夫がされています。
また、体の他の臓器に影響しないように鉛の入った防護服を患者さんに来てもらったりして工夫をしています。
続きます。
エックス線
エックス線についてです。
矯正に関するX線の話をすべて書き込むと長くなるので、数回に分けてお送りします。
世の中には放射線というものがあります。
放射線は非電離放射線と電離放射線の2種類に分類されます。
非電離放射線は近紫外線、可視光、赤外線、マイクロ波や低周波のように、エネルギーを持っているが、物質に衝突しても原子や分子を電離させるほどの力がない光線や電波のことです。
一方、電離放射線は物質に衝突すると原子や分子を電離させる高いエネルギーを持った粒子線や電磁波のことをいいます。
世の中の人が考える放射線はこの電離放射線の方です。
電離放射線には粒子線と電磁放射線があります。
粒子線はアルファ線、ベータ線、陽子線、重荷電粒子線、電子線、中性子線、宇宙線があります。
電磁放射線にはガンマ線とエックス線があります。
この辺の話になると高校の化学を思い出しますね。
エックス線とガンマ線はどのようにして発生したかによって区別されています。
エックス線は物質を透過する能力が強く、物質内部の構造を確かめるのに利用されています。
つづく
歯科の標榜と歯学部教育
おはようございます。
木曜の定休日です。
宮崎は小雨。
新燃岳周辺で土石流が起きないことを願っています。
さて、本日も硬いタイトルでお送りしています。
医院・歯科医院で看板に掲げる診療科目を標榜(ひょうぼう)といいます。
医科だったら内科、外科、産科・婦人科などなど。
歯科で認められているのは歯科、矯正歯科、小児歯科、歯科口腔外科です。
では大学での研究や講義はどのように別れているのでしょうか。
私の出身大学は鹿児島大学ですが、鹿児島大学の医学部では臨床系研究室は23に分かれていて、内訳は、
内科学第一、内科学第二、内科学第三、リハビリテーション医学 、神経精神医学、小児科学、皮膚科学、放射線医学 、臨床検査医学、臨床薬剤学 、心身医療学、外科学第一 、外科学第二、脳神経外科学、整形外科学、泌尿器科学 、眼科学、耳鼻咽喉科学、産婦人科学、麻酔・蘇生学 、小児外科学、医療情報管理学 、医療総合科学
となっています。
それぞれの名前を見れば医科の診療内容、さらに言えば医科の標榜科目に多くが則していることがわかります(臨床薬剤学、医療情報管理学 、医療総合科学を除く)。
一方歯学部では臨床系研究室は12に分かれていて、
予防歯科学 、歯科矯正学 、小児歯科学 、歯科保存学 、歯周病学 、咬合機能補綴学 、口腔顎顔面補綴学 、顎顔面疾患制御学 、口腔顎顔面外科学 、顎顔面放射線学 、歯科麻酔全身管理学 、歯科医学教育実践学となっています(これは鹿児島大学の研究室名です。大学によって研究室名は異なります。)。
これを標榜科目と対応させると、
歯科(予防歯科学、歯科保存学 、歯周病学 、咬合機能補綴学 、口腔顎顔面補綴学、顎顔面放射線学 、歯科麻酔全身管理学)
矯正歯科(歯科矯正学、顎顔面放射線学)
小児歯科(小児歯科学、顎顔面放射線学 、歯科麻酔全身管理学)
歯科口腔外科(顎顔面疾患制御学 、口腔顎顔面外科学 、顎顔面放射線学 、歯科麻酔全身管理学)
になります。
歯科麻酔全身管理学は診療に麻酔を用いるところ、顎顔面放射線学はX線撮影する診療科目すべてに関与してきます。
研究室名や研究室数は大学によって異なりますが、分け方の傾向は似ています。
そうして眺めてみると、歯科という標榜名がカバーする範囲が広いことがわかります(逆を言えば医科にくらべ歯科は細分化されているという表現が正しいのかもしれませんが)。
保険で矯正治療が可能な医療機関
歯科治療を受けるとき、一般的には保険医療機関でなら保険で治療することができます。
この保険医療機関は申請を行い、認可がおりてはじめて保険で診療をすることができます。
そのため、保険医療機関の申請を行っていない、認可を受けていない、認可を取り消された医療機関では保険診療はできません。
では、保険医療機関の認可を受けている歯科医院において、保険での治療を認められているすべての診療を保険で治療することができるのでしょうか。
答えは条件付きで保険診療が可能です。
保険診療にはある設備や体制を整えた医療機関でのみ保険で診療することができる特別な治療があります。
その治療に関わる保険料を特掲診療料といいます。
矯正の特掲診療料には歯科矯正診断料と顎口腔機能診断料があります。
歯科矯正診断料、顎口腔機能診断料ともに、厚生労働大臣が定めた施設を備えた保険医療機関が申請を行い、認可された場合に算定することができます。
歯科矯正診断料は、唇顎口蓋裂、ダウン症候群、クルーゾン症候群など先天異常やシンドロームによる咬合異常に係わる保険点数で、この算定に関わる診療を行い、算定しないとその後の矯正治療ができません。
この施設基準は常勤の矯正治療を行う歯科医師がいて、セファロ撮影の装置があり、手術を行う場合は手術を行う医療機関と提携していることが必要となります。
早い話が、セファロ撮影装置がないと歯科矯正診断料が算定できませんので、そのような医療機関では唇顎口蓋裂、ダウン症候群、クルーゾン症候群など先天異常やシンドロームによる咬合異常の患者さんを保険で治療することは不可能(自費なら可能)になります。
顎口腔機能診断料は顎変形症患者さんに関わる保険点数で、この算定に関わる診療を行い、算定しないと顎変形症患者さんの保険を使った矯正治療ができません。
この施設基準は常勤の矯正治療を行う歯科医師と、常勤の看護師または衛生士がいて、セファロ撮影の装置、下顎運動検査機器、咀嚼筋筋電図検査機器があり、手術を行う医療機関と提携していることが必要となります。
上の歯科矯正診断料の施設基準よりさらに厳しくなり、セファロ撮影装置のみならず、下顎運動検査機器、咀嚼筋筋電図検査機器まで揃えないと顎口腔機能診断料が算定できません。そのような医療機関では顎変形症の患者さんを保険で治療することは不可能(自費なら可能)になります。
ここで、問題になってくるのが、矯正治療を行う医療機関が顎口腔機能診断料の認可を受けていない医療機関で、手術は別の医療機関で行う場合、矯正治療は保険がきかないですが、このとき手術についても保険で行うことができなくなります。保険で手術できないとなると、高額療養費の適用も受けられませんので、自己負担となる治療費総額は莫大なものとなります。
矯正専門で開業している医療機関は歯科矯正診断料の認可を受けている医療機関が多いですが、顎口腔機能診断料に関しては検査機械がかなり高額になるため申請をしていない医療機関もあります。
また、一般歯科で開業されている医療機関で、看板に矯正歯科を掲げている場合でもセファロ撮影装置を備えていない医療機関が多いです。
唇顎口蓋裂、ダウン症候群、クルーゾン症候群など先天異常やシンドロームによる咬合異常や、顎変形症の患者さんで保険での矯正治療を希望される場合は歯科矯正診断料と顎口腔機能診断料の算定できる医療機関に通院してください。
マウスガード -スポーツの記事から
スポニチの記事からです。
マー君 迫力黄色マウスピースで開幕つかむ!
楽天の田中投手は黄色のマウスガード(マウスピース)を使用しているのですね。
記事にはその他にも日本ハム・ダルビッシュ投手が使用していることが書いてありました。
マウスガードの使用と野球の競技能力向上の関係はいまだ良くわかっていません。
マウスガード装着によって背筋力などは向上することが示されていますが、これは静的な状態での計測ですし、試合中はバッターにせよピッチャーにせよ動的な状態で一連の動作として運動しています。
筋力だけでなく、速度、動きの滑らかさ、重心の変化、視力、安定性など色々なファクターが様々なバランスで関与しています。
総合的に能力が向上しなければ、筋力だけが向上しても効果的とはいえません。
プロ野球連盟と日本スポーツ歯科医学会が共同でしっかりとした研究を行い、
関連があるのかないのか、
ある場合はどのような形態のマウスガードが良いのか、
どのような能力の向上が得られるのか、
マウスガードを利用しながらどのようなトレーニングを行うのが効果的か
といったことが示されるといいですね。
連盟が無理としてもどこかのチームが将来の投資と思って今のうちに二軍や育成中の選手を対象として研究を始めるのも面白いかもしれませんね。